O que é leucemia?
A leucemia é uma neoplasia do sangue caracterizada pela proliferação e acumulação de clones tumorais na medula óssea, sangue periférico e órgãos linfóides.
Exame objetivo
O diagnóstico é sempre precedido pela detecção dos dados clínicos do paciente ( anamnese ) e pelo exame físico, através do qual se busca a possível presença de linfonodos aumentados ou o aumento do volume do fígado e baço. Além disso, o exame médico permite avaliar: condições gerais, febre, sudorese, perda de peso, infecções, anemias prévias ou episódios hemorrágicos.
Exame de sangue
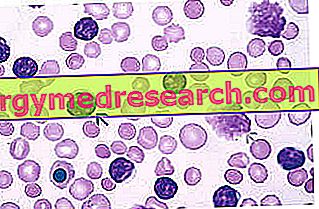
Hemograma completo e avaliação morfológica por esfregaço de sangue periférico são fundamentais para a orientação diagnóstica.
- Hemograma completo
- Contagem de células: número de glóbulos vermelhos, leucócitos e plaquetas.
- Nível de Hb.
- Esfregaço de sangue periférico
- A amostra de sangue periférico, retirada do paciente e enviada ao laboratório de análises, é submetida a um exame morfológico ao microscópio para verificar a presença de blastos.
- Determinação de parâmetros hematoquímicos : azotemia, glicemia, transaminases, etc.
- Perfil bioquímico para função renal, enzimas hepáticas e bilirrubinemia, uricemia, LDH, beta-2-microglobulinemia (indicadores de funcionamento dos rins e fígado).
No caso da leucemia, através do exame de sangue, em geral, destacamos:
- Anemia : diminuição da concentração de hemoglobina e do número de glóbulos vermelhos;
- Trombocitopenia : diminuição do número de plaquetas;
- Leucocitose : aumento do número de leucócitos (menos freqüentemente, uma condição de leucopenia é observada, com uma diminuição no número de glóbulos brancos).
Interpretação do exame de sangue
Nota de referência: Leucemia linfoblástica aguda = LLA; Leucemia mielóide aguda = LMA; Leucemia linfática crônica = LLC; Leucemia mielóide crônica = LMC.- A maioria dos pacientes apresenta alguma anomalia no hemograma. O esfregaço periférico permite destacar a presença de blastos em pacientes com leucemias agudas . Na caracterização das formas de LLA é necessário recorrer à aplicação de técnicas imunológicas para uma definição diagnóstica completa, ao contrário da LMA, onde a morfologia e a citoquímica são suficientemente indicativas, para discriminar os diferentes subtipos.
- Linfocitose de grau variável (elevado número de linfócitos entre 10.000 e 150.000 / mm3) deve estar presente para diagnosticar a LLC. A contagem absoluta de neutrófilos é geralmente normal; o número de glóbulos vermelhos e plaquetas diminuiu ligeiramente. De acordo com os critérios codificados pelo grupo FAB ( francês-americano-britânico, que organiza caracteres morfológicos e citoquímicos em esquemas que permitem classificar diferentes tipos de leucemia), uma condição para confirmar o diagnóstico de LLC é representada pela presença de elementos linfocitários atípicos (prolifitos), imunoblastos e linfoblastos) inferior a 10% na fórmula leucocitária. Além disso, na faixa periférica, é possível detectar linfócitos maduros com citoplasma pobre e não granular, e a presença das sombras de Grumprecht (expressão de ruptura de células de trauma, típicas da LLC).
- A CML é definida com a contagem de glóbulos brancos: o exame hemocromocitométrico mostra uma leucocitose que pode variar de 20 a 300 x 109 / l leucócitos (WBC = número de leucócitos por litro de sangue). A avaliação morfológica do sangue periférico revela elementos maduros e imaturos da série de granulócitos neutrófilos e um aumento no número de eosinófilos, monócitos e / ou basófilos em particular é freqüentemente observado. Ao contrário dos clones leucêmicos da LMA, essas células são maduras e funcionais. O número de plaquetas pode ser normal (em 60% dos casos), aumentado (30%) ou reduzido. Uma imagem de anemia modesta pode ser acompanhada por achados de leucocitose e / ou trombocitose. A fosfatase alcalina de leucócitos é geralmente reduzida ou ausente. Outros achados laboratoriais úteis para o diagnóstico podem ser representados pelos níveis geralmente altos de uricemia e LDH no soro.
- Para classificar a ML, utilizar as manchas panopticas adequadas (permitir a observação simultânea de todas as células sanguíneas) dos esfregaços de sangue periférico e medula óssea, para a caracterização morfológica. A LMA também é diagnosticada demonstrando a evidência de atividades enzimáticas particulares e a presença de substâncias específicas consideradas específicas para alguns tipos de células (caracterização citoquímica).
Exame de medula óssea e ricacocitose
A medula óssea pode ser tomada de duas maneiras diferentes:
- Biópsia osteomidolar
- Aspiração de agulha medular
Ambos os procedimentos, realizados sob anestesia local, consistem em uma punção óssea (no nível da crista ilíaca, do esterno ou do fêmur) para retirar uma pequena quantidade de sangue da medula óssea e um pequeno fragmento ósseo no caso de biópsia. .
O médico, utilizando o microscópio, examinará a amostra para tentar identificar a presença de células tumorais: a aspiração da agulha medular permite a realização de um exame citológico, enquanto a biópsia permite realizar uma caracterização histológica . A amostra de medula óssea coletada também pode ser submetida a outras investigações diagnósticas: exame morfológico (identificação microscópica dos blastos), citoquímica, citometria de fluxo, citogenética e biologia molecular. A medula óssea aspirada e a biópsia da medula óssea permitem identificar o tipo de leucemia e definir o tipo de estratégia terapêutica a ser adotada.
Uma investigação diagnóstica que às vezes é usada para aprofundar a avaliação da leucemia linfoblástica aguda e da leucemia mielóide aguda é a rachicentesi, que consiste em uma punção lombar (na parte inferior das costas); por meio de uma agulha fina inserida entre as duas últimas vértebras, uma amostra de líquido cefalorraquidiano é retirada (um líquido que preenche os espaços ao redor do cérebro e da medula espinhal). A amostra de licor será examinada em laboratório, procurando células tumorais ou outros sinais de alteração.
Notas Interpretativas sobre o exame da medula óssea
- A análise de uma amostra de medula óssea estabelece o diagnóstico de leucemia. A morfologia das explosões permite distinguir entre LLA e LMA .
- A medula óssea, no LLA, geralmente se apresenta com um infiltrado homogêneo e conspícuo pelos linfoblastos, pequenos e com citoplasma pobre, que substituem os elementos normais da medula óssea. Para o diagnóstico de LMA, 30% das células nucleadas no aspirado devem ser blastos de origem mieloide.
- Os mieloblastos são caracterizados pelos corpos de Auer, que são múltiplos agrupamentos de material granular azul-acinzentado, formando agulhas alongadas, visíveis no citoplasma dos clones leucêmicos. A presença dos corpos de Auer é diagnóstica para o LMA, uma vez que essas estruturas não aparecem no LLA.
- Na LLC, a punção aspirativa com agulha medular mostra uma infiltração linfocitária variável entre 40% e 95% das células totais.
- No caso da LMC, o aspirado medular revela uma hipercelularidade acentuada com hiperplasia da série de granulócitos e muitas vezes também de megacariócitos. A biópsia da medula óssea confirma hiperplasia mieloide com redução acentuada do compartimento eritroide e desaparecimento quase completo do componente adiposo. A trama das fibras reticulares da medula óssea pode estar normal ou levemente aumentada (a fibrose medular se correlaciona com os estágios mais avançados da neoplasia).
Análise imuno-fenotípica
A citometria de fluxo multiparamétrica, aplicada às células presentes em uma amostra de sangue ou medula óssea, permite caracterizar de forma mais profunda a população celular envolvida na patologia: a imunofenotipagem, após marcação com anticorpos monoclonais, permite identificar antígenos específicos de superfície, permitindo assim a tipificação dos clones (distingue, por exemplo, a expansão monoclonal B ou CD5 + na LLC).
Notas Interpretativas sobre Análise Imunofenotípica
- Nas leucemias linfoides, a determinação do imunofenótipo permite a caracterização dos linfócitos: com a citofluorimetria, identifica-se a origem dos linfoblastos (distingue as células B do T). LLC expressa alguns antígenos de superfície, como CD38, CD19, CD20, CD23, CD52 etc. Além disso, a citometria permite a demonstração da presença de Ig de superfície e da expressão monoclonal nas leucemias linfoides (exemplo: todas as células expressam apenas cadeias leves de Ig do tipo κ ou somente do tipo λ). As células tumorais correspondem a uma subpopulação menor de células B que se expressam na imunoglobulina M (IgM) da superfície celular e imunoglobulina D (IgD) ou o antígeno CD5 +, associado aos clones T.
- Alguns antígenos específicos da linhagem mieloide, como CD13, CD33, CD41 etc. eles têm sido utilizados para diagnosticar a LMA : a determinação do imunofenótipo através do uso de anticorpos monoclonais apresenta marcadores de superfície e / ou citoplasmáticos mais ou menos específicos, o que permite identificar os diferentes estágios de diferenciação celular.
Análise Citogenética e Molecular
No laboratório, examinamos os cromossomos, genes e a expressão dos transcritos, obtidos a partir de células do sangue, medula óssea ou linfonodos, para estabelecer o tipo de leucemia.
- Análise citogenética convencional (reconstrução cariotípica): investigação que detecta a presença de anormalidades cromossômicas em células patológicas. Essa análise reconhece as anomalias "primárias" (presentes em todas as células anormais), responsáveis pelos estágios iniciais da transformação. Identifica as alterações "secundárias" responsáveis pelas fases da evolução clonal. Deve identificar lesões não relevantes para a patogênese da doença, pois é uma simples expressão de instabilidade genética.
- Análise citogenética molecular : FISH (hibridização in situ fluorescente) é uma pesquisa que combina a competência da citogenética e técnicas moleculares. As sondas marcadas com fluorocromo permitem detectar nos cromossomas ou nos núcleos da interfase a presença de uma sequência de DNA da ordem de grandeza entre dezenas e centenas de Kb.
- Técnicas de biologia molecular : PCR (técnica analítica sensível, que detecta a presença de células "raras"), RT-PCR (PCR precedido por transcrição inversa), etc.
Notas Interpretativas sobre Análise Citogenética e Molecular
- Para o diagnóstico de Leucemia Mielóide Crônica, os testes citogenéticos são indispensáveis. O cromossomo Philadelphia pode ser visto em 90-95% dos casos de LMC. O uso de FISH (hibridização in situ fluorescente) usando sondas específicas para os genes BCR e ABL, permite quantificar o clone Ph positivo. A análise RT-PCR define o tipo de transcrito BCR / ABL. Em particular, a análise detalhada dos três transcritos diferentes (p210, p190, p230), e depois das diferentes proteínas anormais, permitiu documentar que estes estão mais frequentemente associados a diferentes fenótipos da doença: p210 - freqüente na LMC, rara no LLA ; p190 - freqüente no LLA, raro na LMC, rara na LMA; p230 - LMC com uma forte presença de uma população de granulócitos maduros.
- A ML é caracterizada por numerosas anomalias cromossómicas que foram e continuam a ser identificadas: estas permitem, de um modo particular, distinguir as leucemias de novo (de início primitivo) das secundárias. As alterações citogenéticas e moleculares, portanto, representam uma referência precisa para identificar marcadores específicos dos diferentes tipos de ML, importantes para o diagnóstico e para as implicações prognósticas.
- A análise citogenética do LLA revela a presença de aberrações cromossômicas clonais em 90% dos pacientes. 30-50% das formas LLA apresentam um cariótipo pseudodiplóide, enquanto 30% têm uma estrutura hiperdiplóide (alterações no número de cromossomos). As aberrações estruturais encontradas com maior frequência são: t (9; 22), t (4; 11), t (8; 14) t (1; 19) t (11; 14) t (7; 14), 6q- .
- As anomalias citogenéticas encontradas na LLC incluem: +12 (trissomia do cromossomo 12 presente em 25% dos casos), 14q +, alterações estruturais dos cromossomos 13, 11, 6, 17 (em particular, deleção do braço longo dos cromossomos 13, 6 e 11 e a deleção do braço curto do cromossomo 17). Entre os fatores biológicos que são necessários foram identificados: a mutação dos genes que regulam a produção de Ig, a expressão da proteína ZAP-70 (tirosina quinase expressa em linfócitos T normais: uma de suas mutações determina um pior prognóstico), a expressão de 'oncogene p53.
- No LLA, as anormalidades tipicamente encontradas são: a translocação t (8; 21) entre os cromossomos 8 e 21, que determina a origem de um marcador molecular chamado AML1 / ETO; t (15; 17) e a mutação molecular PML / RAR alfa; alterações envolvendo a banda cromossômica 11q23 e o cromossomo 3.
O médico, durante a formulação do diagnóstico, pode prescrever outras análises, em relação à manifestação dos sintomas e ao tipo de leucemia. Esses testes poderiam estar associados, por exemplo, a uma radiografia de tórax e a uma ultrassonografia do abdome para mostrar inchaço dos gânglios linfáticos ou outros sintomas, como aumento do tamanho do fígado ou do baço.



